Wir behandeln Menschen, nicht Formulare!
Die «Papiertiger»-Befragung zeigt: Unnötige Administration behindert klinisches Handeln, frisst Zeit für Patient:innen und verschärft den Fachkräftemangel.
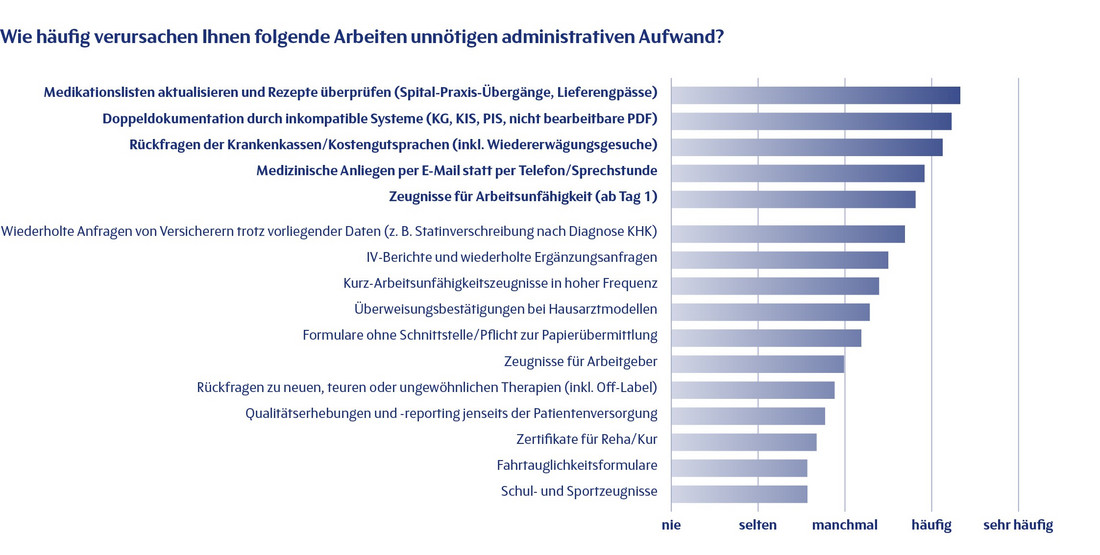
1856 Gesundheitsfachpersonen aus der ganzen Schweiz haben an der «Papiertiger»-Erhebung der SGAIM teilgenommen. Das Ergebnis ist eindeutig: Überflüssige administrative Aufgaben sind im Alltag weit verbreitet und halten Ärzt:innen zunehmend von ihrer eigentlichen Arbeit ab – der Behandlung von Patient:innen. Besonders belastend sind das manuelle Aktualisieren von Medikationslisten, Doppeldokumentationen wegen inkompatibler IT-Systeme sowie Rückfragen von Versicherern. Viele Befragte erleben die zunehmende Kontrolle als Ausdruck systemischen Misstrauens gegenüber ihrer Arbeit.
Mit der Kampagne «Papiertiger» will die SGAIM unnötige Bürokratie sichtbar machen und eine Diskussion darüber anstossen, wie administrative Prozesse wieder stärker auf das ausgerichtet werden können, was im Zentrum stehen sollte: die Versorgung von Patient:innen.
Das sind die Resultate aus der Papiertigerumfrage
Stimmen aus Spital und Praxis

«Ich möchte meine Zeit dort einsetzen, wo sie am meisten bewirkt: bei den Patient:innen sowie in der Ausbildung unserer Assistenzärzt:innen. Die Papiertiger-Kampagne macht sichtbar, wo unnötige Bürokratie wichtige Ressourcen in der Medizin blockiert.»
Dr. med. Caroline Rimensberger

«Meine Dokumentation nützt zu oft weder mir noch meinen Patientinnen und Patienten. Zeit, die am Bett fehlt, fliesst in Formulare, die niemand liest.»
Dr. med. Patrick Järgen

«Jeden Tag gehen mehrere Stunden ärztlicher Arbeitszeit für Administration verloren. Diese Zeit fehlt für unsere Patientinnen und Patienten – und frustriert uns Ärztinnen und Ärzte. Wir wollen diese Bürokratie endlich reduzieren.»
Dr. med. Olivier Giannini

«Endet die Sprechstunde, beginnt das Abarbeiten von immer mehr unnötiger Administration. Sie nimmt meinen Patient:innen Zeit weg, generiert für sie keinen Nutzen und dient immer mehr einer Absicherungsmedizin.»
Prof. Dr. med. Sven Streit
Unser Engagement auf einen Blick

Ergebnisse im Detail
-
- Infografik Umfrage Papiertiger [133.79 KB]
Genug von Überadministration?
Bestellen Sie (auch Nicht-SGAIM-Mitglieder) den Kampagnen-Flyer, und kennzeichnen Sie entsprechende Formulare mit dem Papiertiger-Aufkleber. Hier können Sie diese gratis bestellen.
Downloads
-
- Medienmitteilung [161.64 KB]
-
- Infografik Umfrageergebnisse [133.79 KB]
-
- Logo Papiertiger positiv [419.06 KB]
-
- Logo Papiertiger negativ [479.10 KB]
-
- Email-Signatur [17.61 KB]
-
- NZZ-Artikel [117.06 KB]